Über die Lage der Gesundheitsfachkräfte in Rumänien, deren geografische Verteilung, die Ursachen des Personalmangels und das Zusammenwirken zwischen dem öffentlichen und privaten Gesundheitswesen gibt eine zwischen 2000 und 2020 vom Beratungsunternehmen Syndex România für die Friedrich-Ebert-Stiftung in Rumänien durchgeführte und von Ștefan Guga, Direktor von Syndex, analysierte Studie Auskunft, die Mitte September veröffentlicht wurde.
Im Jahr 2020 arbeiteten über 350.000 Menschen im öffentlichen und privaten Gesundheitssystem in Rumänien – rund 6,6 Prozent der Gesamtzahl der Beschäftigten. Im letzten Jahrzehnt ist ein deutlicher Anstieg des Gesundheitspersonals zu bemerken: von einem Höchststand von rund 270.000 im Zeitraum vor 2015 auf 330.000 im Jahr 2020. Es sei darauf hingewiesen, dass das zahlenmäßige Wachstum seit der zweiten Hälfte der 2010er Jahre konstant und signifikant war, wobei 2020 trotz der Pandemie kein Ausnahmejahr war.
Öffentliches vs. privates Gesundheitswesen
Die seit 2010 beschlossenen Sparmaßnahmen wie Lohn- und Personalkürzungen hatten erhebliche Auswirkungen auf den öffentlichen Gesundheitssektor, da das Personal bis einschließlich 2015 schrittweise reduziert wurde. Im gleichen Zeitraum verzeichnete der private Gesundheitssektor ein schnelles Wachstum, von 48.000 Fachkräften 2008 auf über 100.000 im Jahr 2015. Damals machte das Gesundheitspersonal des privaten Sektors über ein Drittel des gesamten Gesundheitspersonals des Landes aus, doppelt so viel wie Ende der 2000er Jahre. Nach 2015 entwickelte sich der private Gesundheitssektor weiter, wenn auch etwas langsamer, während das Gesundheitspersonal des öffentlichen Sektors einen wichtigen numerischen Aufschwung erlebte.
Hinsichtlich der Personalstruktur gibt es sehr große Unterschiede zwischen dem öffentlichen und dem privaten Gesundheitssystem. Erstens belegen medizinische Hilfskräfte (Pflegekräfte, Krankenträger, Sanitäter usw.) aufgrund des Fehlens privater Rettungsdienste und der Tatsache, dass die Behandlung von schweren Fällen, die einen langfristigen Krankenhausaufenthalt erfordern, weitgehend in der Verantwortung des öffentlichen Systems verbleibt, einen sehr geringen Anteil im privaten Sektor im Vergleich zum öffentlichen Sektor (7,5 Prozent gegenüber 31 Prozent im Jahr 2020).
Zweitens haben Zahnärzte, Apotheker, aber auch Hausärzte insbesondere nach 2015 eine völlig vernachlässigbare Präsenz im öffentlichen System, da diese Tätigkeiten praktisch vollständig privatisiert sind. Zusammen stellen sie etwa 37 Prozent des Gesundheitspersonals im privaten System dar, im Vergleich zu weniger als drei Prozent im öffentlichen System.
Drittens ist ein geringer Anteil an Ärzten im privaten Gesundheitswesen beschäftigt (10 Prozent im Vergleich zu 20 Prozent im öffentlichen System), während die Quote der Arzthelferinnen und -helfer (46 beziehungsweise 47 Prozent) mehr oder weniger gleich ist. Dieser Unterschied erklärt sich vor allem dadurch, dass Ärzte im privaten System in der Regel nicht mit einem festen Arbeitsvertrag angestellt werden, sondern als freie Mitarbeiter. Eine kürzlich vom Patronat Privater Medizinischer Dienstleister (PALMED) veröffentlichte Studie zeigt, dass Festangestellte nur drei Viertel des Gesundheitspersonals im privaten Umfeld bilden und der Rest freie Mitarbeiter sind. Aus der PALMED-Studie ist noch ersichtlich, dass Ärzte 95 Prozent aller medizinischen Mitarbeiter ausmachen und die Anzahl der kollaborierenden Ärzte um 60 Prozent höher als jene der festangestellten Ärzte ist.
Anfang 2020 fehlten über zweitausend Hausärzte, die vorhandenen Fachkräfte deckten nur 85 Prozent des Bedarfs ab. Dabei geht ein geografisches Defizit mit einem erheblichen, ebenfalls geografischen Überschuss einher.
Vergleicht man die Entwicklungen im öffentlichen und privaten Gesundheitswesen in den letzten anderthalb Jahrzehnten, ist insbesondere nach 2017 ein stärkerer Anstieg der Zahl der Ärzte im öffentlichen System zu beobachten, während im privaten System die Anzahl der Arzthelfer zahlenmäßig deutlich stärker gewachsen ist.
Das öffentliche Gesundheitswesen hängt allerdings weiterhin von den privatisierten Dienstleistungen der Apotheker, Haus- und Zahnärzte ab und das private System bleibt wiederum vom Betrieb des öffentlichen Systems abhängig, um Fachkräfte – insbesondere Ärzte – zu haben und komplizierte Fälle zu behandeln.
Ungleichmäßige geografische Verteilung
Es besteht ein klarer Zusammenhang zwischen der Verteilung der Arzthelferinnen und -helfer in den Landeskreisen und deren durchschnittlichem Nettogehalt. Die privaten Gesundheitsdienstleistungen konzentrieren sich zwar tendenziell auf Kreise mit höherem Pro-Kopf- Durchschnittseinkommen, da das private Gesundheitswesen nicht nach dem Prinzip der universellen Zugänglichkeit betrieben wird. Die ungleichmäßige geografische Verteilung des Gesundheitspersonals ist aber auch im öffentlichen System ausgeprägt.
Im Fall der Arzthelfer pro tausend Einwohner belegt Rumänien einen Platz in der Mitte der europäischen Rangliste. In puncto Verteilung der Ärzte pro tausend Einwohner ist Rumänien eines der Schlusslichter der EU auf Platz 22.
Laut einem Ende 2021 veröffentlichten Bericht der Europäischen Kommission hat Rumänien eine der niedrigsten Lebenserwartungen, eine der höchsten Raten vermeidbarer Sterblichkeit und einen hohen Prozentsatz an Bürgern, die keinen Zugang zu medizinischen Leistungen haben.
Diese Probleme beruhen nicht auf einem quantitativen Mangel an Gesundheitsfachkräften, sondern auf deren ungleichmäßiger geografischer Verteilung. Dafür zeugt die Zahl der Absolventen von Medizinfakultäten und Krankenpflegeschulen, zumal Rumänien sich mit der EU-weit zweithöchsten Anzahl der Medizinabsolventen und der höchsten Zahl an Absolventen einer Krankenpflegeschule im Verhältnis zur Bevölkerungszahl rühmt.
Ein weiterer positiver Aspekt, insbesondere seit 2015, ist eine gewisse Verjüngung des Gesundheitspersonals. Im Vergleich zu den anderen EU-Staaten hat Rumänien einen der höchsten Anteile an jungen Ärzten, der nur von Malta übertroffen wird. 2019 lag die Zahl der Ärzte unter 35 Jahren mit 20.000 deutlich über dem Niveau der ersten Hälfte der 2010er Jahre und erreichte 2020 knapp ein Drittel der Gesamtzahl.
„Je reicher ein Landkreis ist, desto mehr Gesundheitspersonal ist im öffentlichen System im Verhältnis zur Bevölkerung vorhanden“, verrät die Studie. Bukarest-Ilfov etwa hat das höchste Durchschnittsgehalt und die höchste Anzahl an Arzthelfer pro Kopf. Auf der anderen Seite gibt es Kreise wie C²l²ra{i oder Giurgiu mit sehr niedrigen Gehältern und wenig Gesundheitspersonal. Wohlhabende Kreise waren auch die Hauptnutznießer des Anstiegs der Zahl der Ärzte im letzten Jahrzehnt. 2020 hatte Klausenburg/Cluj über neunmal mehr Ärzte im Vergleich zur Einwohnerzahl als Br²ila oder C²l²ra{i. In Giurgiu, Vâlcea, Suceava, Ialomi]a, Dâmbovi]a oder Bac²u wurde dagegen seit 2008 bis heute ein ständiger Rückgang der Ärzte verzeichnet.
Eine ungleiche geografische Verteilung wurde allerdings nicht nur zwischen den Landeskreisen, sondern auch innerhalb der Landeskreise festgestellt.
Der Anteil der Ärzte des öffentlichen Systems in den Kreishauptstädten und Großstädten hat in den letzten Jahrzehnten stark zugenommen. Zu Beginn der 1990er Jahre arbeiteten beispielsweise in Hermannstadt/Sibiu 45 Prozent der Ärzte aus dem gleichnamigen Kreis. Drei Jahrzehnte später hatte sich ihr Prozentsatz verdoppelt.
Demgegenüber hat sich der allgemeine Zugang zu öffentlichen Gesundheitsdiensten im ländlichen Bereich deutlich verringert. Insbesondere Regionen mit hohem Bevölkerungsalter, schlechtem Gesundheitszustand und wirtschaftlichen Problemen kämpfen damit.
Gesundheitspersonal als Gegenstand der öffentlichen Politik
Sowohl die Nationale Gesundheitsstrategie 2022-2030 als auch der Mehrjährige Strategieplan für die Entwicklung der Humanressourcen im Gesundheitswesen 2022-2030 heben das Problem der geografischen Ungleichheit als Haupthindernis bei der Gewährleistung zugänglicher Gesundheitsdienste für alle Bürger hervor.
Mängel im Zusammenhang mit der vorklinischen Infrastruktur sind nur ein Teil des Problems, wobei beide Strategien eine viel längere Liste von Gründen für die Nichtbesetzung freier Stellen im öffentlichen System nennen, darunter die Vergütung, schlechte Infrastruktur und unzureichende Ausstattung von Gesundheitseinrichtungen, Mangel an Möglichkeiten zur beruflichen und persönlichen Weiterentwicklung oder fehlende Förderungen auf lokaler Ebene wie Beihilfen für Pendler, Dienstwohnungen oder Gehaltszulagen, keine Unterstützung der Lebensgefährten der Gesundheitsfachkräfte, die sich in der betreffenden Region beruflich niederlassen wollen, usw.
Investitionen in die Gesundheitsinfrastruktur, finanziert vom Nationalen Wiederaufbau- und Resilienzplan PNRR, würden eine zweite große staatliche Intervention darstellen,um die Mängel des öffentlichen Gesundheitssystems zu beheben. Die erste Intervention dieser Art war das Gesetz 153/2017, welches das Problem des Personalmangels trotz der beispiellosen Lohnerhöhungen um 120 Prozent im öffentlichen Gesundheitssystem ab 2018 nur teilweise löste.
Mit der wirtschaftlichen Erholung in Westeuropa und der Verschlechterung der Lage in Rumänien infolge der von der Regierung verhängten Lohn- und Personalkürzungen 2010-2011 hatten 2016, ein Jahr vor der Verabschiedung des Gesetzes 153/2017, fast 1800 Ärzte und 5000 Arzthelfer die Anerkennung ihrer Berufsqualifikation im Ausland erhalten.
Das Gesetz 153/2017 hatte einen starken und unmittelbaren Einfluss auf die Auswanderung von Gesundheitspersonal, den die um 40 Prozent niedrigere Zahl der Ärzte und um mehr als das Vierfache reduzierte Zahl der Arzthelfer, die das Land 2019 im Vergleich zu 2016 verließen, veranschaulicht.
Zusammenfassung und mögliche Lösungen
Die Studie der Friedrich Ebert Stiftung betont, dass die Zahl der Gesundheitsfachkräfte in den letzten Jahren deutlich gestiegen ist. Zu den positiven Aspekten werden die beschleunigte Entwicklung des privaten Gesundheitssystems und die zahlenmäßige Erhöhung im öffentlichen Sektor aufgezählt, obwohl die Personalzahlen immer noch kleiner sind als Ende der 2000er Jahre. Außerdem ist die Verjüngung des Personals im rasanten Anstieg des Prozentsatzes der Ärzte unter 35 Jahren sichtbar. Dieser positive Trend wird dadurch unterstützt, dass in Rumänien jährlich relativ viele Studenten die Medizinhochschule beenden. Zudem erwies sich auf der Makroebene das Gesetz 153/2017 als bemerkenswert effektiv, indem es die Abwanderung von qualifiziertem Gesundheitspersonal in sehr kurzer Zeit auf ein Minimum reduzierte und sogar einen Personalüberschuss in den Hauptstädten „wohlhabender“ Kreise bewirkte.
Die Gehaltserhöhungen erwiesen sich als notwendig, aber nicht ausreichend, um das Problem des Personalmangels außerhalb der entwickelten urbanen Zentren zu beheben. Sie trugen teilweise sogar zur Zunahme geografischer Ungleichheiten zwischen „armen“ und „reichen“ Landeskreisen sowie zwischen Großstädten und dem ländlichen Bereich bei. Investitionen in die Infrastruktur des Gesundheitswesens sind daher zum Hauptziel der Behörden geworden, mit Mitteln aus dem PNRR.
Die Gehaltserhöhung sollte durch eine Strategie zum Abbau sozioökonomischer Ungleichheiten zwischen den Regionen ergänzt werden, durch Beihilfen für Pendler, Dienstwohnungen oder Gehaltszulagen.
Auch eine Neubewertung des Facharztausbildungsprogramms wäre ein wichtiger Schritt. Derzeit erfolgt diese nur in Universitätszentren, und die Tatsache, dass junge Ärzte zu Beginn ihrer Karriere mehrere Jahre in Universitätszentren verbringen, ist sicherlich ein Faktor, der die Attraktivität anderer Gebiete im Land verringert.

Die Lage der Gesundheitsfachkräfte in Rumänien
Je reicher ein Landeskreis, desto mehr Gesundheitspersonal im Verhältnis zur Bevölkerung

Symbolfoto: Pexels
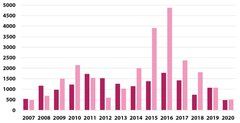
Anzahl der Ärzte ausgenommen Zahnärzte (violett) und Arzthelferinnen und -helfer (rosa), die ihre Berufsqualifikationen für das Ausland anerkennen ließen. Quelle: Syndex-Studie




